こんにちは、大山ふみあき(@ThanksDailylife)です。
今回は、整形外科で働く理学療法士が、問診(医療面接)でおさえるべき、「痛み」の評価について解説します。
整形外科を訪れ、理学療法士の対応となる患者さんのほとんどは「痛み」が主訴ですよね。
ただ多くの患者さんが訴える「痛み」でも、その性質や機序はほんとうにさまざま。
目の前の患者さんが訴える「痛み」の性質を正確にとらえることで、最適な理学療法アプローチにつながり、患者満足度を高められます。
ぼくも整形外科で13年間働いてきて、痛みの原因を見抜き、瞬時に解決できたときにはほんとうに嬉しかったです。
患者さんからの信頼も劇的に変わります。
たとえ今すぐにゼロにならない痛みだとしても、その性質を説明し、解決までのロードマップを示すことで患者さんは安心されます。
いま一度、「痛み」を正確にとらえるための評価についてご活用ください。
整形外科の理学療法に必要な「痛み」の評価

“どこが、どのように”痛むのか
まずは、痛みの部位・性質・強度、現れ方を聴取します。
痛みの部位
痛みの部位について患者は、「ココが痛い」とピンポイントで指し示すこともあれば、「このあたり…」というように漠然と手でさすって示す場合もあります。
ピンポイントで訴えるのは、「フィンガーサイン」といい、痛みの原因病巣(発痛組織)がそこに存在している可能性が高いです。
例えば「切り傷」は、その切った皮膚の箇所が痛いですよね。
一方で、手のひらでさするように痛みを訴えるのは、「パームサイン」といい、必ずしも発痛組織がそこに存在するとは限りません。
例えば慢性的な膝痛の訴えで、膝前面をさすりながら訴える患者は少なくありません。
「痛みの深さ」も重要です。
表在性の痛みは、皮膚の病変や皮膚への機械的刺激によって発生する痛みであることが多いです。
一方、深部の痛みは骨格筋や関節、筋膜、骨膜などに発生し、疼くような鈍痛が特徴です。
患者がどのように痛みの箇所を示すかによって、痛みの機序(急性痛/慢性痛)や発痛組織の存在を推察することができます。
聴取された痛みの部位を整理するうえでは、ボディチャートを活用するのがオススメです↓
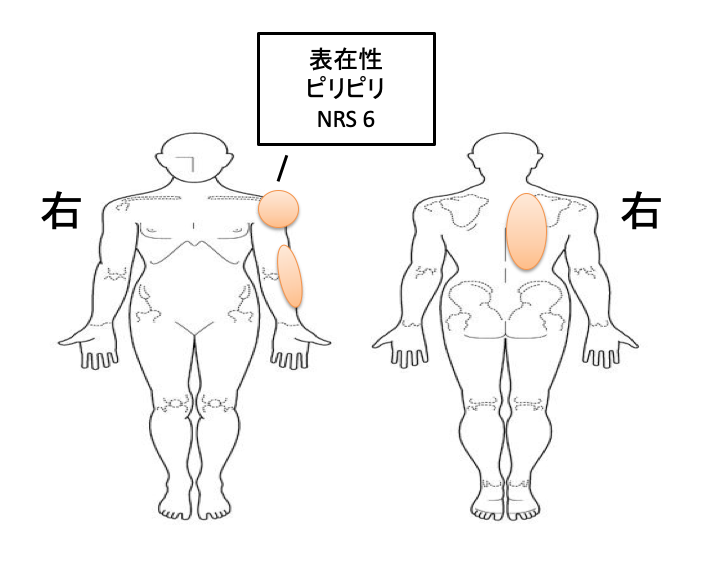
痛みの性質
痛みの性質とは、主に速く、刺すような鋭い痛み(鋭痛:sharp pain)なのか、遅く、疼くような鈍い痛み(鈍痛:dull pian)なのかに分けられます。
鋭痛は急性痛(一次性)の特徴であり、痛みの原因となる刺激(侵害刺激)が加えられるとすぐに、刺激部位に限局した痛みが生じます。
痛みの機序は、「侵害受容性疼痛」。
一方、鈍痛は慢性痛(二次性)の特徴であり、侵害刺激が加えられてからやや遅れて、部位の不明瞭な痛みが生じます。
その他、「電気が走るような(ビリビリ)」、「針で刺すような(チクチク)」、「焼けるような」痛みを訴える場合は、「神経障害性疼痛」や「複合性局所疼痛症候群(CRPS)」を疑う所見でもあります。
痛みの性質を知ることで、痛みの機序(急性痛/慢性痛)や発痛組織を鑑別するのに役立ちます。
なお痛みの病態メカニズムは以下ツイートのように分類されます↓
痛みの病態メカニズムは,入力メカニズム,処理−,出力−の3つの問題によるものに鑑別される(成人の生命体モデル.Gifford,1998).
・入力−の問題;侵害受容性疼痛と末梢神経障害性疼痛
・処理−;中枢神経障害性疼痛
・出力−;体性運動神経系,自律神経系,神経内分泌系,免疫系を介して発生— 大山ふみあき@体調管理が最強のビジネススキル! (@ThanksDailylife) December 1, 2018
痛みの強度

その痛みが患者にとってどの程度深刻なのか、痛みの強度を評価します。
痛みの強度を客観的に評価するためには、いくつかの評価尺度や質問紙票
- 視覚的アナログスケール(visual analog scale:VAS)
- 自覚的評価尺度(numerical rating scale:NRS)
- フェイススケール
- マクギル質問紙票 など
が活用できます。
痛みの程度を客観的に聴取しておくことで、治療の即時効果や症状の経過を把握するのに有用です。
一つのアプローチを行ったら、再評価し、即時効果を確認する。
再評価の結果をみて、そのアプローチを続けるか、あるいは変更するのかを判断していきます。
痛みの現れ方

臨床的には、患者の訴える痛みがどのように現れるのかも重要です。
圧迫刺激を加えたときの痛み(圧痛)をみることで、損傷箇所や発痛組織、痛覚過敏部位を探します。
「じっとしていても痛い、ズキズキする」と訴えられるように、安静時に起こる痛み(安静時痛、自発痛)は、外傷や障がいの急性期(炎症性)である可能性を示唆します。
ただ、「長く同じ姿勢を続けると痛い」「何となくピリピリする」のような表現は、筋疲労性や心因性、神経障害性の疼痛と鑑別する必要もあります。
夜、寝ているときの痛み(夜間時痛)は、外傷や障がいの急性期(炎症性)である可能性を示唆します。
鑑別の注意は、同じ姿勢が続いたことでの筋内循環不良や、関節内の圧迫などを除外する必要があります。
例えば、肩関節疾患で夜間時痛を訴えられる方は少なくありませんが、ポジショニングで軽減する場合は炎症性でなく、関節内の機械的刺激によるものと考えられます。
睡眠障害の有無を聴取しておくことも、夜間時痛の鑑別に役立ちます。
「痛くて目が覚めた」のか、「深く眠れなくて、目が覚めたときに痛い」のか。
脊柱や関節のある動きに伴って出現する痛み(動作時痛)は、整形外科疾患で急性期を脱した後も頻繁にみられる症状。
動作時痛の鑑別には、痛みが自動運動あるいは他動運動で生じるのか。
また筋作用の違いから、求心性収縮・遠心性収縮・等尺性収縮のいずれによって生じるのかを評価します。
自動運動/他動運動、求心性収縮/遠心性収縮/等尺性収縮の組み合わせによって、動作時痛の原因組織を鑑別していきます。
痛みの持続時間、発現時刻

いったん生じた痛みが鎮まるのにかかる時間の長さ(持続時間)によって、症状の重症度を判断できます。
例えば、「侵害刺激が加わると瞬時に、急速に痛みが増加し、その後落ち着くのに長い時間がかかる」といった場合には、「過敏性(irritability)が高く、重症度が高い」と判断する材料となります。
「いつ痛むのか」も、病態鑑別に重要な情報。
例えば、朝のこわばりがあれば関節リウマチを、夜間の手根部痛は手根管症候群を、夜や明け方の関節の激痛であれば痛風を疑うことができます。
関連痛、放散痛
内蔵や腹膜、胸膜など深部組織の刺激や病変を体表の痛みとして感じる場合もあり、これを「関連痛」といいます。
例えば「心臓の病変があると左肩が痛む」といったように、身体のある部位が原因で起こる痛みを、原因となる部位から離れた部位に感じる痛みのことをいいます。
関連痛の生じる機序は、内蔵や体表からの求心性神経が集まる脊髄髄節レベルが重複することが関係しています。
また末梢神経などの圧迫によって末梢神経の走行に沿って広がる痛みのことを、「放散痛」と呼びます。
治療中の内臓疾患がある場合や、機械的刺激による再現ができない痛みには、リスク管理として関連痛や放散痛を疑っておきましょう。
いつから、どのように、痛みが出てきたのか(現病歴)

患者が訴えている症状がどのようにして始まり、どのような経過を経て現在に至っているのかという経緯が現病歴(history of present illness:HPI)。
現病歴は、症状の原因を鑑別したり、組織の治癒過程を推察するうえで、もっとも重要な聴取事項です。
その症状がいつ始まったのか(年月日)、どのように発症したのか−急性発症(1回の大きな負荷が加わった)のか、慢性発症(小さな負荷が反復して加わった)のか−を、時系列で整理していきます。
はじめから理路整然と話せる患者は多くはありませんが、理学療法士はとにかく相手の話を傾聴し、発症機序のストーリー(物語)を組み立てることが大切です。
症状が強く(軽く)なるのは、どんなとき(動き)か

慢性的な痛みの場合、痛みが変動するのがほとんど。
そのとき、どんなとき(動き)に痛みが強くなるのか、どんなとき(動き)に痛みが軽くなるのかを聴取します。
痛みが増す原因を「症状増悪因子」といい、痛みが和らぐ原因を「症状軽減因子」といいます。
例えば腰痛患者において、「体幹伸展すると痛みが増す」であれば、[体幹伸展=症状増悪因子]。
「お風呂上がりは痛みが軽い」であれば、[入浴(温熱)=症状軽減因子]。
症状増悪因子と症状軽減因子を把握しておくことで、痛みを出すメカニカルストレスを鑑別し、理学療法プログラムの立案に役立ちます。
むすびに
今回は、整形外科の理学療法士が問診(医療面接)でおさえておくべき、「痛み」の評価についてご紹介しました。
痛みの評価を通して、発症機序や病態メカニズム、組織治癒過程などを推察できます。
また症状発現に至った機序には、患者のストーリー(物語)が詰まっています。
このストーリーを患者と共有することで、患者の抱える苦痛や悩みを理解。
患者のストーリーについての理解が深まるほど、信頼関係の構築や能動的なリハビリ進行が可能となるでしょう。
![]()
参考書籍でより詳しく学ぶ









